¿Qué es el insomnio?
El insomnio es uno de los problemas más prevalentes en las personas de edad avanzada, algunos lo han mencionado como un problema de salud pública, asociado a cambios en los estilos de vida y a condiciones socioeconómicas. Los trastornos del sueño o insomnio en las personas mayores son más frecuentes en mujeres, se relacionan con la presencia de otras morbilidades y contribuye a la disminución de la funcionalidad en esta etapa de la vida. El 40% de las personas de más de 60 años experimentan insomnio, despertares frecuentes y sueño fragmentado. Hay que tener en cuenta en este apartado la importante contribución causal de las enfermedades médicas, psiquiátricas y los fármacos.
¿Qué es el sueño?
El sueño es una parte integral de la vida cotidiana, una necesidad biológica que permite restablecer las funciones físicas y psicológicas esenciales para un pleno rendimiento.
El sueño es un indicador de salud en las personas mayores.
¿Por qué tenemos que dormir?
De modo resumido podríamos decir que dormimos para poder estar despiertos por el día y que, precisamente porque estamos despiertos y activos durante el día necesitamos dormir. El sueño es una necesidad básica del organismo y su satisfacción nos permite la supervivencia. Todo lo que pasa en el cuerpo humano guarda un equilibrio, y si falla este equilibrio el organismo tratará por todos los medios de volver a recuperarlo.
Las necesidades básicas de sueño para mantener las funciones y supervivencia del organismo se sitúan sobre una media de 4 ó 5 horas de sueño cada 24 horas. El resto de las horas que dormimos contribuyen a mejorar nuestro bienestar y mayor calidad de vida, estimando que en una media de 8,3 horas podría encontrarse el punto óptimo de descanso.
Los ciclos del sueño
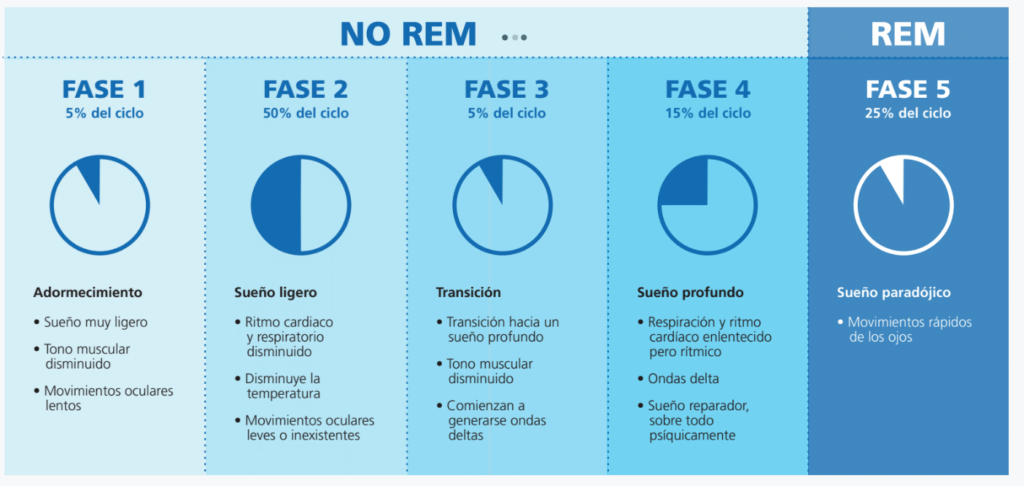
¿Cuales son las causas por las que pueden tener insomnio las personas mayores?
- Estrés. Las preocupaciones relacionadas con la salud, las finanzas o la familia pueden mantener la mente en actividad durante la noche, lo que dificulta el sueño. Los acontecimientos estresantes de la vida o los traumas, como la muerte o la enfermedad de un ser querido también pueden causar insomnio.
- Malos hábitos de sueño. Los malos hábitos de sueño incluyen los horarios irregulares de acostarse, las siestas, las actividades estimulantes antes de acostarse, un entorno de sueño incómodo (por ejemplo, la habitación muy fría o caliente, ruidos, cambios de cama) y el uso de la cama para comer o mirar televisión. El uso de ordenadores, televisores, videojuegos, teléfonos inteligentes u otras pantallas antes de acostarse pueden afectar el ciclo del sueño. Los cambios de rutinas también interfieren.
- Alimentación en exceso en la noche. Está bien ingerir un tentempié liviano antes de acostarse, pero comer en exceso puede causarte molestias físicas cuando estás acostado. Muchas personas también tienen acidez estomacal, el flujo retrógrado de ácido y comida que va desde el estómago hasta el esófago después de comer, lo que puede mantenerte despierto.
- Trastornos de salud mental. Los trastornos de ansiedad, como el trastorno por estrés postraumático, pueden alterar el sueño. Levantarse muy temprano puede ser un signo de depresión. Con frecuencia, el insomnio ocurre también junto con otros trastornos de salud mental.
- Medicamentos. Muchos fármacos recetados pueden afectar el sueño, por ejemplo, ciertos antidepresivos y medicamentos para el asma o la presión arterial. Muchos medicamentos de venta libre, como algunos analgésicos, medicamentos para la alergia y el resfriado, y los productos para adelgazar, contienen cafeína y otros estimulantes que pueden alterar el sueño. Llevar un buen control de medicación ayuda a mejorar el insomnio.
- Afecciones. Los ejemplos de afecciones relacionadas con el insomnio incluyen el dolor crónico, el cáncer, la diabetes, las enfermedades cardíacas, el asma, la enfermedad del reflujo gastroesofágico, el hipertiroidismo, la enfermedad de Parkinson y la enfermedad de Alzheimer.
- Trastornos relacionados con el sueño. La apnea del sueño produce pausas respiratorias periódicas durante la noche, lo que interrumpe el sueño. El síndrome de las piernas inquietas produce sensaciones poco agradables en las piernas y un deseo casi irresistible de moverlas, lo que puede impedir conciliar el sueño.
- Cafeína, nicotina y alcohol. El café, el té, las bebidas cola y otras bebidas con cafeína son estimulantes. Beberlas a última hora de la tarde o de la noche puede impedirte que concilies el sueño nocturno. La nicotina de los productos de tabaco es otro estimulante que puede afectar el sueño. El alcohol puede ayudarte a conciliar el sueño, pero impide que se alcancen las fases del sueño más profundas y, a menudo, hace que te despiertes en medio de la noche.
- La institucionalización, hospitalizaciones o cambio de domicilio, afecta más en el insomnio, que una persona que permanece en su casa.
Consecuencias del insomnio en las personas mayores
El sueño es tan importante para la salud como una dieta saludable y la actividad física regular. Cualquiera que sea la razón para no dormir, el insomnio puede afectar tanto mental como físicamente. Las personas mayores que padecen insomnio informan tener una calidad de vida peor en comparación con aquellas que duermen bien.
Las complicaciones del insomnio pueden incluir lo siguiente:
- Peor desempeño en las actividades de la vida diaria.
- Fatiga o malestar general.
- Deterioro de la memoria, concentración o atención.
- Cambios en el estado de ánimo.
- Somnolencia diurna.
- Disminución de la motivación, energía e iniciativa.
- Disminución del tiempo de reacción, mayor riesgo de accidentes, como son las caídas.
- Trastornos de salud mental, como depresión, trastorno de ansiedad o abuso de sustancias, fatigas, irritación.
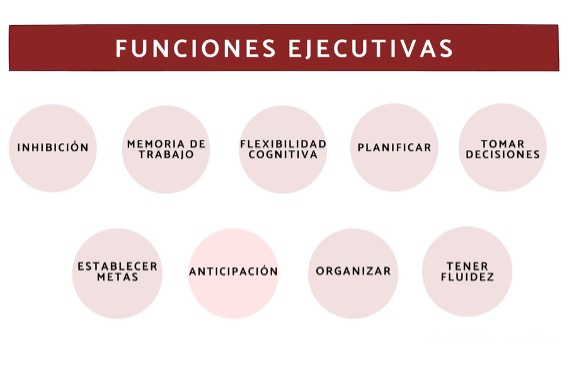
- Funciones ejecutivas alteradas.
- Aumento del riesgo y la gravedad de enfermedades o afecciones a largo plazo, como presión arterial alta y enfermedades cardíacas.
Cambios durante el envejecimiento
- El inicio del sueño es más difícil.
- El tiempo total y la eficiencia del sueño es menor.
- El sueño profundo (NMOR etapa 3) se reduce.
- El sueño es fragmentado por un incremento en despertares.
- Pasan más tiempo en cama y provoca una percepción errónea de no dormir lo suficiente.
- Cambios en el ritmo circadiano por condiciones sociofamiliares, van más temprano a la cama y se despiertan más temprano.
- Incremento en el número de siestas y períodos de somnolencia diurna.
- La duración del sueño MOR suele conservarse, la fase 1 se incrementa y la fase 3 se reduce.
Valoración de las causas del insomnio en las personas mayores
Para una valoración de las causas del insomnio en las personas mayores es necesario explorar los puntos clave que permitan encaminar los antecedentes, buscar los motivos para mejorar la calidad de vida. Estos datos serán importante para que un médico de un diagnóstico, por otro lado, el cuidador o cuidadora puede detectar problemas que se pueden solucionar con cambios de rutinas o hábitos.
- Historia clínica geriátrica completa, que incluya patologías médicas, tratamientos farmacológicos, tóxicos, excitantes. Descripción de la situación basal cardiorrespiratoria, funcional, cognitivo-afectiva y sociofamiliar.

- Diario de sueño: un registro diario durante al menos una semana, que recoja distintos datos del sueño y la vigilia.
- Durante la noche:
- Circunstancias y actividades que suceden antes de acostarse (ingesta de algún alimento, bebida, medicación, lectura en la cama, charlas con su pareja, etc.)
- Hora de acostarse.
- Apagado de luces.
- Hora de inicio del sueño.
- Tiempo total de sueño.
- Número aproximado de despertares nocturnos y a que se asocian.
- Tiempo que dura despiertx durante la noche.
- Informe de ronquidos y movimientos de piernas.
- Durante el día:
- Hora de levantarse.
- Tiempo que tarda en despertar durante la mañana.
- Tiempo que tarda en levantarse de la cama.
- Tiempo de siesta.
- Calidad del sueño.
- Horas de comidas.
- Siestas durante el día.
- Actividad física.
- Hábito tabáquico.
- Ingesta de alcohol.
- Uso de medicamentos.
- Durante la noche:
Tratamientos NO FARMACOLÓGICOS y otras recomendaciones
- Medidas de higiene del sueño (acostarse a la misma hora, eliminar entretenimientos visuales o auditivos, no consumir gran ingesta de alimentos antes de dormir, evitar siestas durante el día, etc.)
- Técnicas de relajación: Las técnicas principales son la relación muscular progresiva, la respiración diafragmática o abdominal, yoga, taichi, meditación, darse un baño con agua tibia antes de dormir, masajes en el cuerpo con aceites esenciales o cremas, etc. Se recomienda hacerlo siempre fuera de la cama, puede ser en la propia habitación pero en una silla o sillón.
- Actividad física: caminar por el día a ser posible por la calle, importante que le pegue el sol, hacer ejercicios físicos dentro de las capacidades de la persona, tareas propias del hogar.
- Actividad cognitiva: leer libros, revistas o periódicos, pintar, dibujar, coser, cuidado de plantas, crucigramas, sudokus, manualidades, fichas, puzles, juegos de memoria, juegos de mesa, asistir a eventos culturales, ver una película subtitulada en el caso de una persona hipoacúsica, etc. Para personas con discapacidad visual se podría hacer: terapia multisensorial; actividades con música como por ejemplo el karaoke; actividades de lenguaje, como por ejemplo: repetición de palabras, repetición de frases, repetición de números completar un refrán o una canción que nosotros empecemos, evocación de palabras relacionadas con una temática concreta («vamos a nombrar prendas de vestir”…), terapia TOR (importante hacerla a diario).
HIGIENE DEL SUEÑO
- No dar preocupaciones a la persona mayor, de esta manera no le dará vueltas a la cabeza a la hora de irse a la cama.
- Rezar, es recomendable que no se haga antes de ir a la cama.
- Disminución de líquidos 3 horas antes de ir a dormir, para no generar la fragmentación del sueño por la noche. La hidratación tiene que ser por el día, a excepción de cuando se le tenga que administrar algún medicamento.
- Cenar ligero, hacerlo 2 horas y media antes de irse a dormir. Tomar después de cenar una infusión relajante.
- Evitar bebidas excitantes antes de las 17h de la tarde, como pueden ser café, alcohol, chocolate, Coca-Cola, etc.
- Se recomienda dar uso de la cama para dos cosas, una dormir y la segunda mantener relaciones sexuales.
- Evitar el contacto con luz blanca, poner luz amarilla y/o tenue, también recibimos la luz blanca de aparatos como la TV, móviles, Tablet, ordenadores, etc.
- No escuchar ni radio ni música en la habitación a la hora de dormir, pueden desverarse.
- Si hay mucho ruido, es aconsejable el uso de tapones.
- Si entra mucha luz por la ventana, es aconsejable el uso de antifaz.
- No se recomienda tener relojes en la habitación, de cualquier tipo, las personas mayores son muy propensas a estar mirando la hora.
TERAPIA DE CONTROL DE ESTÍMULOS DEL SUEÑO
- Acostarse sólo cuando está somnoliento.
- Utilizar la cama y el dormitorio sólo para dormir.
- Levantarse de la cama después de 20 minutos si no se duerme o está preocupado y regresar a la cama sólo cuando sienta sueño.
- Mantener una hora regular al levantarse, independientemente de la duración del sueño la noche anterior.
- Evitar dormir durante el día (excepto ancianos, a los que se permite un pequeño sueño diurno).
PRODUCTOS NATURALES QUE AYUDAN A CONCILIAR EL SUEÑO

- Flores de Bach: Es un preparado de remedios naturales que provienen de distintas flores que se usa en la medicina alternativa. Es preciso consultar con el especialista naturópata para ver qué flores son las que precisa el paciente. No genera efectos secundarios.
- Triptófano: Este aminoácido esencial se encuentra en algunos alimentos como los garbanzos o las nueces, además de en tabletas ya preparado, y ayuda a que los neurotransmisores que estabilizan el sueño de las personas funcionen correctamente. Es ideal también para mejorar el ánimo.
- Melatonina: La melatonina es la hormona del organismo humano que regula el reloj biológico y el sueño, por ello, tomar un suplemento de ésta ayuda a las personas, ancianos o jóvenes, a recuperar la rutina habitual de sueño.
- Suplementos con plantas naturales: Algunos de ellos son estupendos para ayudar a conciliar el sueño (la pasiflora, valeriana o melisa, entre otros), pero si se está tomando medicamentos, es necesario hablar con el especialista ya que podrían interactuar con ellos. Estos suplementos tienen propiedades relajantes.
- Vaporizar aceites esenciales: Hoy en día existen dispositivos para vaporizar aceites esenciales (eucalipto, lavanda, mandarina, manzanilla, etc.) que ayudan a preparar el sueño, debido a sus propiedades relajantes y a la atmósfera que crean. Si la persona sufre asma o problemas similares hay que consultar al especialista antes de usarlos.
- Infusiones: Las infusiones de plantas naturales como la tila o la valeriana puedes ayudar también a relajar a la persona gracias a sus propiedades relajantes.
Tratamientos FARMACOLÓGICOS

Cuando se considera utilizar medicamentos para tratar el insomnio, siempre deberá ser a la menor dosis y por el menor tiempo posible. Debemos considerar que el fármaco debe tener ciertas características: rápido de acción y eliminación, que realmente ayude a conciliar y mantener el sueño, y que éste sea de calidad, que no afecte el estado de alerta ni la conciencia durante el día, que tenga mínimos efectos secundarios e interacciones farmacológicas y que tenga muy poco potencial de causar dependencia.
Los efectos secundarios de la farmacoterapia del sueño en los adultos mayores consideran a las caídas, delirum o confusión, somnolencia diurna, mareo, cefalea y relajación muscular entre otras. Los agentes farmacológicos a utilizar y que se encuentran aprobados incluyen a las benzodiacepinas, hipnóticos no benzodiacepinas, agonistas de la melatonina, antidepresivos y antipsicóticos, estos últimos más por su efecto secundario de sedación y ansiolítico.
Evidentemente lo tiene que valorar un médico especializado, ni el/la cuidador/a, ni la familia pueden administrar medicamentos sin receta médica. Descartamos totalmente la automedicación.
Hay que tener en cuenta que el médico tiene que repasar y ajustar bien la medicación que toma la persona mayor, pueden haber fármacos que influyan negativamente a la hora de dormir.

